Hay dos tipos principales de anteojos. Los anteojos monofocales tienen un lente multiuso diseñado para ayudarlo a ver de cerca o de lejos. Los anteojos multifocales corrigen tanto la visión de cerca como la de lejos, todo en el mismo lente. Una parte está enfocada para la visión a distancia, mientras que la otra parte se usa para actividades de cerca, como la lectura.
Los lentes monofocales son usados por personas con varios tipos de problemas de enfoque.
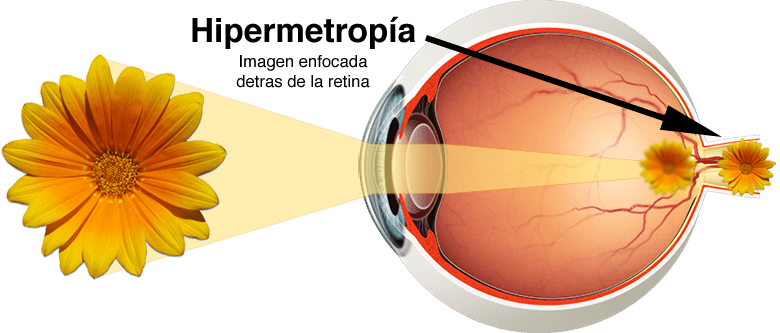
- A veces se prescriben para niños o adultos que tienen problemas para ver objetos lejanos, una condición conocida como miopía . También se pueden recetar para personas que tienen una condición llamada hipermetropía, lo que significa que tienen problemas para ver de cerca y, a veces, también de lejos.
- Estos lentes también toman la forma de anteojos para leer para personas que tienen buena visión de lejos pero experimentan una pérdida de la visión de cerca con la edad, conocida como presbicia . Los llamados “lectores” se pueden comprar sin receta en farmacias, librerías y otras tiendas minoristas. También puede obtener una receta para anteojos para leer de su proveedor de atención de la vista. A algunas personas les preocupa que las gafas para leer puedan hacer que su vista se deteriore más rápidamente con la edad. ¡Ese no es el caso! Ningún ejercicio o medicamento puede revertir la presbicia. Retrasar el uso de anteojos para leer no tiene ningún beneficio. Probablemente necesitará cambiar la receta de sus anteojos de vez en cuando entre los 40 y los 60 años porque el cristalino natural de su ojo seguirá perdiendo flexibilidad y, por lo tanto, capacidad de enfoque.
Los lentes multifocales se usan comúnmente para corregir la visión de lejos junto con la presbicia.
- Los lentes bifocales tienen una corrección en la mitad inferior para leer y una corrección diferente en la mitad superior para ver a distancia. Algunas lentes especializadas también tienen segmentos en la parte superior para observar objetos en el rango intermedio o cercano. Estos se llaman bifocales doble-D.
- Los trifocales son lentes con tres correcciones de lentes diferentes (visión de lejos, visión intermedia y visión de cerca) en un par de anteojos.
- Los lentes progresivos funcionan generalmente de la misma manera que los bifocales o trifocales, pero tienen una transición suave en lugar de líneas divisorias visibles entre las áreas focales de lejos y de cerca. Si bien la transición invisible de los lentes progresivos puede ser más agradable estéticamente, las áreas focales son relativamente pequeñas porque se usa más espacio del lente para las áreas de transición. Los lentes progresivos pueden causar más distorsión que otros tipos de lentes, lo que los hace difíciles de usar para aproximadamente el 10 % de la población.
- Los anteojos para computadora tienen lentes multifocales con una corrección diseñada específicamente para enfocar en pantallas de computadora , que generalmente se colocan a una distancia de entre 20 y 26 pulgadas de la cara. Estas gafas ayudan a evitar la fatiga visual y permiten a los trabajadores de oficina cambiar fácilmente su enfoque entre las pizarras de las salas de conferencias, las páginas impresas y las pantallas de las computadoras.
Los materiales de las lentes marcan una gran diferencia
Los lentes de los anteojos solían estar hechos solo de vidrio, pero hoy en día la mayoría de los lentes son de plástico.
- Los lentes de plástico son más livianos, más flexibles y más seguros que los lentes de vidrio porque es menos probable que se rompan. También tienen una capacidad inherente de bloqueo de la luz ultravioleta.
- Los médicos a menudo recomiendan lentes de policarbonato para las personas que necesitan anteojos durante los deportes u otras actividades que pueden provocar lesiones en los ojos. El policarbonato es altamente resistente a los impactos.
- Trivex es un material plástico más nuevo que cumple con los mismos estándares de seguridad que el policarbonato, pero se distorsiona menos.
- Una lente de plástico delgada y liviana llamada lente de “índice alto” es otra opción. Estos son recomendados para personas que necesitan una alta corrección visual. Debido a que tienen un perfil delgado, pueden reducir la apariencia de “botella de coca cola” que a menudo viene con anteojos de lentes gruesos.
Recubrimientos protectores
Los recubrimientos protectores para anteojos están disponibles para ayudarlo a mantener sus ojos saludables.
- Los revestimientos antirreflectantes reducen el deslumbramiento. Esto facilita el contacto visual, previene la fatiga visual y mejora su apariencia. Las lentes recubiertas también permiten que pase más luz. Esto mejora su capacidad para ver pequeños patrones y letras. Estos revestimientos son especialmente útiles para las personas a las que les molesta el resplandor de los faros y otras luces mientras conducen de noche.
- Un recubrimiento ultravioleta (UV) ayuda a proteger sus ojos de la radiación dañina del sol. Es posible que este tipo de recubrimiento no sea necesario en algunos tipos de lentes de plástico porque bloquean inherentemente la luz ultravioleta.
- Las gafas de sol graduadas también ofrecen protección UV. Las personas que prefieren un par de anteojos tanto para interiores como para exteriores pueden beneficiarse de los lentes fotocromáticos . Estos lentes se ajustan automáticamente según la exposición a la luz, con un tinte más oscuro a la luz del sol y un tinte más claro en interiores. Una desventaja es que las lentes fotocromáticas no funcionan bien en automóviles o aviones, porque las ventanas bloquean los rayos de luz que provocan el cambio en el tinte de la lente. En algunos entornos, el tinte de la lente puede tardar varios minutos en cambiar de oscuro a claro.
Precio: más no es necesariamente mejor
Mucha gente quiere monturas de diseñador caras. Pero gastar más en marcos no significa que terminará con anteojos de mejor calidad. No necesitas monturas de diseñador para tener unas buenas gafas.
Sin embargo, no debe escatimar en precio cuando se trata de lentes, especialmente lentes bifocales, trifocales o progresivas. Su óptico le ayudará a seleccionar buenos lentes con un área de lectura amplia para minimizar la distorsión.
Fuente: https://www.aao.org/